Cuando respirar se vuelve más difícil,
entender marca la diferencia.

Llevas tiempo con tos que no termina de irse.
Quizá aparecen infecciones una y otra vez, o notas que respirar ya no es como antes.
A veces los síntomas cambian, otras veces empeoran, y no siempre es fácil entender por qué.
Si te reconoces aquí, estás en el lugar correcto.
Muchas personas con bronquiectasias o con asma grave viven situaciones parecidas, aunque no siempre hayan recibido una explicación clara o completa sobre lo que les ocurre.
Aquí encontrarás información pensada para ayudarte a entender mejor tu salud respiratoria y reconocer señales importantes.
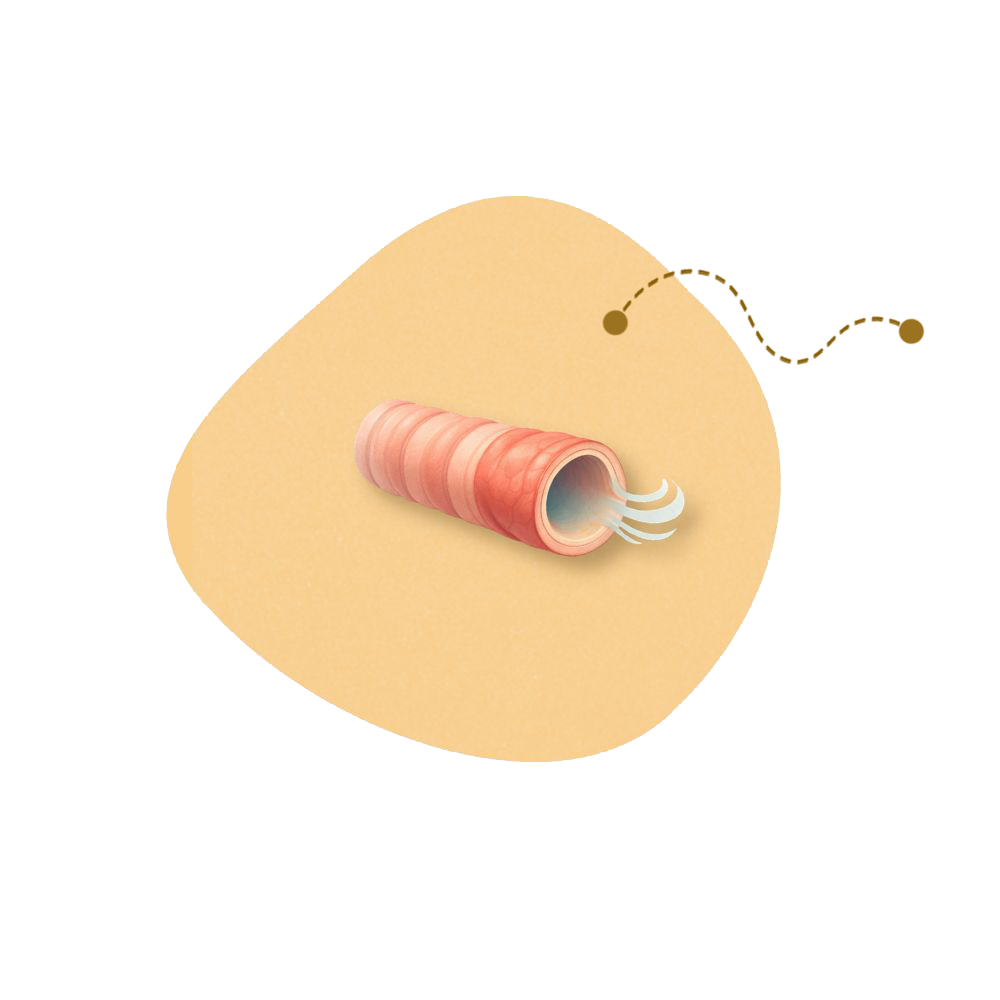
Las bronquiectasias son una enfermedad respiratoria crónica en la que los bronquios se dilatan y se inflaman de forma permanente.
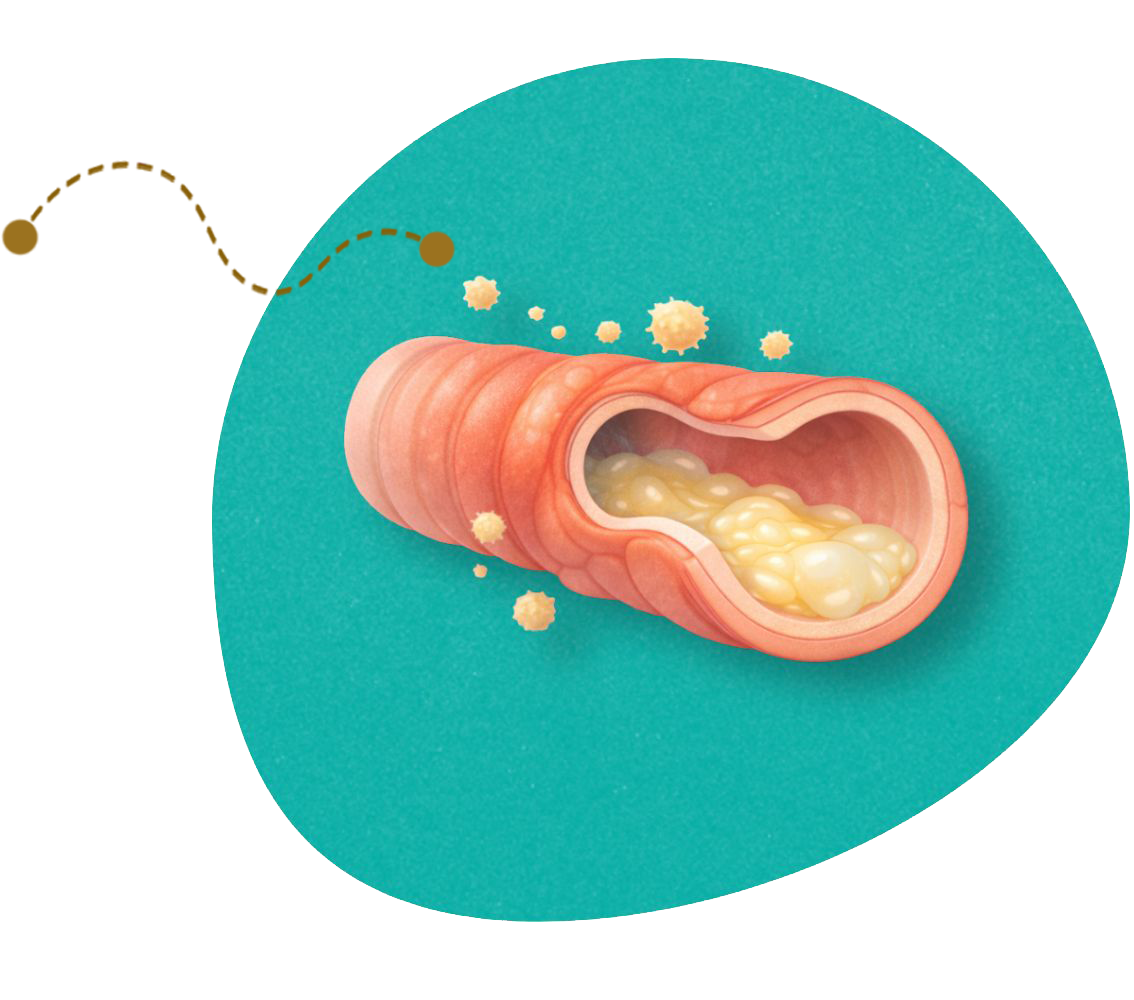
Esto hace que el moco se acumule con más facilidad y que las infecciones respiratorias aparezcan con mayor frecuencia.
Con el tiempo, estas infecciones repetidas pueden dañar los pulmones y empeorar los síntomas si no se identifican y controlan adecuadamente. [1,2]
En España, un análisis de los datos nacionales de altas hospitalarias entre 2001 y 2015 identificó bronquiectasias en el 3% de las hospitalizaciones por asma, aumentando desde alrededor del 2% en 2001 hasta 4,5% en 2015. (4)
La prevalencia de bronquiectasias en América Latina entre adultos se estima en aproximadamente 0,5%–1% (3), aunque se reconoce que las cifras reales pueden ser mayores debido a limitaciones diagnósticas y a los patrones regionales de enfermedades infecciosas como la tuberculosis.
Una explicación visual sencilla para entender qué son las bronquiectasias y qué ocurre en los pulmones.
1.
Evita las zonas de tráfico intenso
Si puedes, elige calles secundarias y horas con menos coches.
2.
Consulta la calidad del aire
Antes de salir, consulta el índice de tu ciudad y ajusta tu plan si está alto.
3.
Ventila tu hogar adecuadamente
Mejor en horas de menor contaminación y evitando corrientes directas.




¿Es normal tener tos con moco todos los días si tengo asma?
No. El asma suele producir tos seca. Si tienes tos productiva (con moco) diaria, podría ser un signo de bronquiectasias.
¿Es normal que mi asma no mejore aunque utilizo bien los inhaladores?
No. Si a pesar de un tratamiento correcto sigues con tos, infecciones frecuentes o empeoramientos repetidos, puede haber otra enfermedad respiratoria asociada, como las bronquiectasias, que requiere una evaluación específica.
¿Es normal tener “catarros” que me bajan siempre al pecho?
No. Cuando las infecciones respiratorias se repiten y afectan al pecho, especialmente con moco persistente, es importante estudiar si hay bronquiectasias.
¿Es normal que mi moco cambie de color o cantidad de repente?
No. Es un aviso de tu cuerpo. Si el moco pasa de claro a amarillo/verde, aumenta la cantidad o huele mal, podrías estar empezando una infección (exacerbación). Consulta a tu médico.
¿Es normal perder peso aunque no esté a dieta?
No. La pérdida de peso inexplicable en personas con problemas respiratorios crónicos no es normal. Es un signo que debe ser evaluado por tu especialista inmediatamente.
¿Es normal sentirme tan cansado, como si no tuviera energía?
Sí. es común. La tos crónica y la dificultad para respirar consumen mucha energía de tu cuerpo. Además, la mala calidad del sueño por la tos nocturna aumenta esta fatiga.
¿Es normal que mi radiografía salga bien aunque me sienta mal?
Sí. Las bronquiectasias muchas veces no se ven en una radiografía simple. Se necesita un TAC de Alta Resolución para verlas.
¿Es normal que nunca me hayan hecho un TAC si tengo problemas respiratorios desde hace años?
Depende. En personas con síntomas persistentes o infecciones repetidas, el TAC de alta resolución puede ser clave para descartar bronquiectasias.
¿Es normal llevar años así y pensar “que esto es lo que hay”?
No. Acostumbrarse a toser, tener moco o estar cansado no significa que sea normal. Muchas personas tardan años en recibir un diagnóstico correcto.
¿Es normal sentir miedo o ansiedad por si me falta el aire?
Sí. Las enfermedades respiratorias crónicas generan ansiedad natural ante la sensación de ahogo. No estás exagerando; necesitas apoyo y un plan de acción claro para sentirte seguro.
¿Es normal necesitar antibióticos con frecuencia?
Depende. Si necesitas antibióticos con frecuencia, es fundamental revisar tu plan personalizado para reducir las infecciones y evitar que se conviertan en algo habitual.
A lo largo del tiempo, el asma puede cambiar.
En algunas personas, una inflamación persistente de las vías respiratorias puede favorecer la aparición de bronquiectasias y hacer más difícil el control de los síntomas.
Este timeline muestra de forma sencilla cómo pueden evolucionar y relacionarse ambas enfermedades.


Inflamación de las vías respiratorias que provoca dificultad para respirar, tos y sensación de opresión en el pecho.
Los síntomas pueden variar con el tiempo y responder al tratamiento.
Cuando la inflamación se mantiene de forma continua, los síntomas pueden empeorar y aparecer crisis más frecuentes o infecciones respiratorias repetidas.
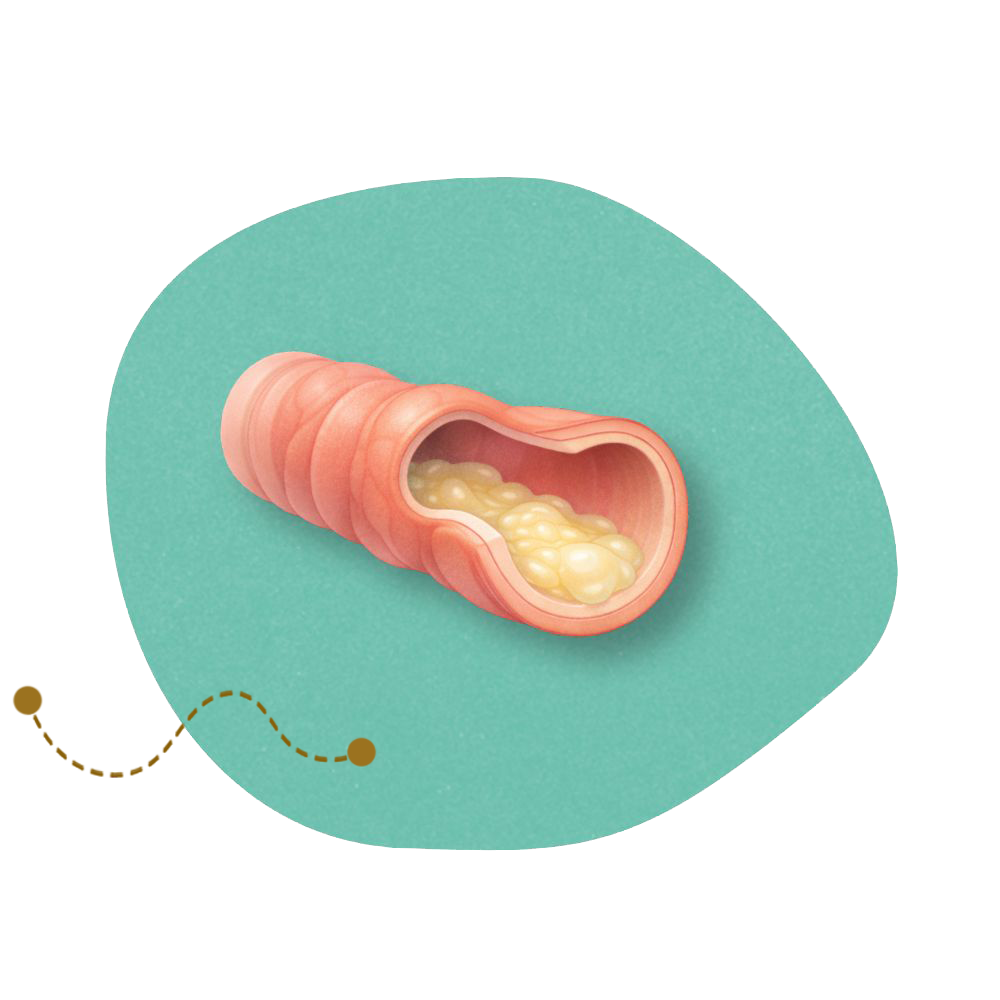
La inflamación y las infecciones repetidas pueden dañar los bronquios, que se dilatan de forma permanente.
Esto favorece la acumulación de moco y aumenta el riesgo de nuevas infecciones.
Cuando asma y bronquiectasias están presentes al mismo tiempo (Fenotipo Mixto), los síntomas suelen ser más persistentes y el control de la enfermedad puede ser más complejo.
Una guía visual para entender las diferencias, la coexistencia y cuándo consultar.
La bronquitis y las bronquiectasias son enfermedades de los bronquios, pero no son lo mismo.

Enfermedad temporal
⦿ Inflamación temporal
⦿ Suele aparecer por infección o irritantes
⦿ Puede curarse con tratamiento
Enfermedad crónica
⦿ Dilatación permanente de los bronquios
⦿ Acumulación de moco
⦿ Infecciones repetidas
⦿ No se cura, pero se controla
Respuestas claras a preguntas frecuentes sobre la enfermedad y su manejo.
No, la dilatación de los bronquios es permanente. Sin embargo, con tratamiento adecuado, seguimiento médico y fisioterapia respiratoria, los síntomas se pueden controlar muy bien y es posible llevar una vida activa y plena.
El asma suele provocar tos seca y variable. Las bronquiectasias suelen producir tos con moco de forma casi diaria. Cuando ambos síntomas conviven o el tratamiento del asma no mejora la tos con moco, es importante que tu especialista valore realizar un TAC de alta resolución.
Existen muchas causas. Las bronquiectasias pueden aparecer tras infecciones respiratorias graves (como neumonía), por problemas genéticos o por algunas enfermedades autoinmunes. También es frecuente que un asma grave mal controlada, con inflamación persistente durante años, favorezca su aparición.
No, la bronquiectasia en sí misma no es contagiosa, no se transmite de una persona a otra. Sin embargo, si tienes una infección respiratoria activa, deben mantenerse las medidas habituales de higiene para evitar contagiar virus o bacterias.
En las bronquiectasias, los bronquios están dilatados y pierden parte de su capacidad natural para eliminar secreciones. El moco se acumula en estas zonas, se espesa y puede infectarse con más facilidad.
Parcialmente. Seguirás usando tus inhaladores para controlar el asma, pero las bronquiectasias requieren cuidados adicionales, especialmente fisioterapia respiratoria y medidas para evitar infecciones.
Sí. Muchas personas con asma y bronquiectasias pueden y deben mantenerse activas. El ejercicio ayuda a respirar mejor y a eliminar el moco, siempre que se adapte a tu capacidad y sigas las recomendaciones de tu equipo sanitario.
Tu cuerpo suele avisar. Debes estar alerta si notas un aumento del moco, cambios es su color (amarillo, verde o marrón),fiebre, malestar general o mayor dificultad para respirar de lo habitual.
No necesariamente. La evolución depende de muchos factores, como el control del asma, la prevención de infecciones y la constancia en los cuidados diarios. Un seguimiento adecuado puede frenar el avance de la enfermedad.
En general, el asma está bien controlada cuando los síntomas son poco frecuentes, no interrumpen tu vida diaria ni el sueño, y no necesitas medicación de rescate de forma habitual. Si tienes síntomas persistentes, crisis frecuentes o limitaciones en tu día a día, es importante revisar el control con tu especialista.
Claro, es completamente normal. Las enfermedades respiratorias crónicas pueden generar ansiedad, especialmente ante la sensación de falta de aire o el miedo a una nueva crisis. Pedir apoyo psicológico y tener un “Plan de Acción” claro te ayudará a tener mayor seguridad y control.
El cansancio persistente no debe normalizarse. Puede estar relacionado con la enfermedad respiratoria, la calidad del sueño o infecciones repetidas. El primer paso es hablarlo con tu equipo sanitario para revisar tu situación y plantear cambios en el tratamiento o en el cuidado diario.
Seguir el tratamiento indicado, aprender y practicar la fisioterapia respiratoria, evitar infecciones y acudir a revisiones periódicas. Tu papel activo es clave para mejorar tu calidad de vida.
Dar el paso empieza por informarte, entender tu enfermedad y contar con un plan claro. Aprender técnicas de fisioterapia respiratoria, mantener actividad física adaptada, prevenir infecciones y apoyarte en profesionales y asociaciones puede marcar una gran diferencia en tu calidad de vida.
Una asociación de pacientes puede ayudarte a entender mejor tu enfermedad, resolver dudas y tomar decisiones más informadas sobre tu cuidado. También te permite conectar con otras personas que conviven con asma y alergia respiratoria, participar en actividades de concienciación, colaborar en proyectos de investigación y formar parte de iniciativas territoriales para promover cambios reales en la atención y en la calidad del aire. Además, ofrece información y espacios de reflexión sobre temas clave como el impacto de la contaminación y el cambio climático en la salud respiratoria.
Señales y síntomas a tener en cuenta
⦿ Tos diaria con moco
⦿ Infecciones respiratorias frecuentes
⦿ Dificultad para respirar
⦿ Cansancio persistente

¿Cómo se diagnostican?
⦿ Pruebas de imagen
⦿ Función pulmonar
⦿ Estudios para identificar causa
El TAC de alta resolución es la prueba que permite confirmar el diagnóstico.

Tratamiento y control
⦿ Limpieza de vías respiratorias
⦿ Tratamiento de infecciones
⦿ Medicación para mejorar la respiración
⦿ Prevención y seguimiento médico
⦿ Tos diaria con moco
⦿ Infecciones respiratorias frecuentes
⦿ Dificultad para respirar
⦿ Cansancio persistente
⦿ Fiebre y/o escalofríos
⦿ Producción de esputo/flema
⦿ Pérdida de sueño debido a la tos
⦿ Falta de aire
⦿ Pérdida de peso inexplicable y/o dolor en el pecho.
Técnicas de aclaramiento de vías respiratorias (limpieza del moco / secreciones)
En este «plan de acción diario» podrás encontrar pequeñas acciones diarias que pueden ayudarte a cuidar tus pulmones y prevenir empeoramientos.
Las bronquiectasias pueden aparecer por diferentes causas y factores que afectan a la salud pulmonar. Conocerlos ayuda a comprender mejor la enfermedad y a identificar situaciones que pueden empeorar los síntomas.
Las bronquiectasias pueden tener múltiples causas.
Pueden originarse por infecciones graves [4,5], enfermedades genéticas, inmunodeficiencias o procesos inflamatorios crónicos.
Entre las causas más frecuentes se encuentran infecciones como tuberculosis o neumonía, trastornos genéticos como la fibrosis quística [15], la discinesia ciliar primaria [6] o la deficiencia de alfa-1 antitripsina [3], además de inmunodeficiencias primarias [3].
También pueden asociarse a otras condiciones como la enfermedad pulmonar por micobacterias no tuberculosas (NTM) [14], la rinosinusitis crónica [11, 12] o la enfermedad por reflujo gastroesofágico (ERGE) [13].
Históricamente se consideraban una “enfermedad rara”, pero hoy se sabe que es la tercera enfermedad pulmonar crónica más común del mundo, después del asma y la EPOC [1].
Sí. El asma presenta una frecuencia elevada como comorbilidad en bronquiectasias. Por su parte, la EPOC puede coexistir y compartir síntomas, aunque es una enfermedad distinta [9, 10].
La evidencia científica muestra que la exposición prolongada a contaminantes del aire (como partículas en suspensión u ozono) se asocia con disminución de la función pulmonar, mayor inflamación de las vías respiratorias e incremento de síntomas respiratorios. En personas con asma u otras condiciones respiratorias, la contaminación no solo actúa como factor de riesgo, sino que empeora los síntomas y favorece las exacerbaciones [29].
La prevención empieza por proteger los pulmones frente a la contaminación ambiental, especialmente en entornos urbanos. A nivel individual, es útil evitar zonas con mucho tráfico, ventilar adecuadamente los espacios interiores y reducir el tiempo al aire libre en días de alta contaminación. Sin embargo, estas medidas no son suficientes por sí solas; se necesitan políticas públicas activas, como mejorar el transporte público y usar energías limpias, para proteger realmente la salud de la población [29].
Este documento resume de forma clara y visual la información básica sobre las bronquiectasias.
Es un recurso pensado para consultar con calma, compartir o llevar a tu consulta médica.




1.Barbosa M, Chalmers JD. Bronquiectasias. Presione Med. Publicado en línea el 30 de septiembre de 2023. doi:10.1016/j.lpm.2023.104174.
2.Macfarlane L, Kumar K, Scoones T, Jones A, Loebinger MR, Lord R. Diagnóstico y tratamiento de las bronquiectasias por fibrosis no quística. Clin Med (Londres). 2021;21(6):e571-e577. doi:10.7861/clinmed.2021-0651
3.Martins M, Keir HR, Chalmers JD. Endotipos en bronquiectasias: avanzando hacia la medicina de precisión. Una revisión narrativa. Neumología. 2023;29(6):505-517. doi:10.1016/j.pulmoe.2023.03.004
4.Chandrasekaran R, Mac Aogáin M, Chalmers JD, Elborn SJ, Chotirmall SH. Variación geográfica en la etiología, epidemiología y microbiología de las bronquiectasias. BMC Pulm Med. 2018;18(1):83. Publicado el 2018 de mayo de 22. doi:10.1186/s12890-018-0638-0.
5.Dhar R, Singh S, Talwar D, et al. Resultados clínicos de las bronquiectasias en la India: datos del registro EMBARC/Respiratory Research Network of India. Eur Respir J.. 2023;61(1):2200611. Publicado el 2023 de enero de 6. doi:10.1183/13993003.00611-2022.
6.Kos R, Goutaki M, Kobbernagel HE, et al. Una declaración de consenso de BEAT-PCD: un conjunto de resultados centrales para intervenciones en enfermedades pulmonares en la discinesia ciliar primaria. Res. abierta ERJ. 2024;10(1):00115-2023. Publicado el 2024 de enero de 8. doi:10.1183/23120541.00115-2023
7.Polverino E, Dimakou K, Traversi L, et al. Bronquiectasias y asma: datos del Registro Europeo de Bronquiectasias (EMBARC). J Allergy Clin Inmunol. Publicado en línea el 22 de febrero de 2024. doi:10.1016/j.jaci.2024.01.027.
8.Cordeiro R, Choi H, Haworth CS, Chalmers JD. La eficacia y seguridad de los antibióticos inhalados para el tratamiento de las bronquiectasias en adultos: revisión sistemática actualizada y metanálisis. Pecho. Publicado en línea el 1 de febrero de 2024. doi:10.1016/j.chest.2024.01.045.
9.Polverino E, De Soyza A, Dimakou K, et al. La asociación entre bronquiectasias y enfermedad pulmonar obstructiva crónica: datos del Registro Europeo de Bronquiectasias (EMBARC). Am J Respir Crit Care Med. Publicado en línea el 25 de enero de 2024. doi:10.1164/rccm.202309-1614OC.
10.Martinez-Garcia MA, Miravitlles M. Bronquiectasias en pacientes con EPOC: ¿más que una comorbilidad? [La corrección publicada aparece en Int J Chron Obstruct Pulmon Dis. 2019 de enero de 18; 14: 245]. Int J Chron Obstruct Pulmon Dis. 2017;12:1401-1411. Publicado el 2017 de mayo de 11. doi:10.2147/COPD.S132961
11.Shteinberg M, Chalmers JD, Narayana JK, et al. La bronquiectasia con rinosinusitis crónica se asocia con inflamación eosinofílica de las vías respiratorias y es distinta del asma. Ann Am Thorac Soc.. Publicado en línea el 9 de enero de 2024. doi:10.1513/AnnalsATS.202306-551OC.
12.Guan WJ, Oscullo G, He MZ, Xu DY, Gómez-Olivas JD, Martinez-Garcia MA. Importancia y papel potencial de los eosinófilos en las bronquiectasias por fibrosis no quística. J Allergy Clin Immunol Pract. 2023 abril;11(4):1089-1099. doi: 10.1016/j.jaip.2022.10.027. Publicación electrónica del 2022 de octubre de 30. PMID: 36323380.
13.Durazzo M, Lupi G, Cicerchia F, et al. Presentación extraesofágica de la enfermedad por reflujo gastroesofágico: actualización 2020. J Clin Med. 2020;9(8):2559. Publicado el 2020 de agosto de 7. doi:10.3390/jcm908255.
14.Henkle E, Aksamit TR, Barker AF, et al. Farmacoterapia para las bronquiectasias por fibrosis no quística: resultados de una encuesta de pacientes de investigación e información sobre NTM y el registro de investigación de bronquiectasias y NTM. Pecho. 2017;152(6):1120-1127. doi:10.1016/j.chest.2017.04.167.
15.Bell SC, Mall MA, Gutiérrez H, et al. El futuro de la atención de la fibrosis quística: una perspectiva global. [La corrección publicada aparece en Lancet Respir Med. Diciembre de 2019; 7 (12): e40]. Lanceta Respir Med. 2020;8(1):65-124. doi:10.1016/S2213-2600(19)30337-6.
16.Tang, Rui-Di et al. “Inhibidores de la dipeptidil peptidasa 1 e inflamación neutrofílica en la bronquiectasia: una revisión narrativa”. revista de enfermedad torácica vol. 17,7 (2025): 5347-5360. doi:10.21037/jtd-2025-289
17.Khalaili, Luai et al. “Mayor gravedad de la enfermedad en adultos con inicio pediátrico” y no Bronquiectasias de inicio en la edad adulta: un estudio multicéntrico del registro EMBARC”. La revista respiratoria europea, 2500665. 3 de julio de 2025, doi:10.1183/13993003.00665-2025
18.Hill AT, Sullivan AL, Chalmers JD, et al. British Thoracic Society guideline for bronchiectasis in adults. Thorax. 2019;74(Suppl 1):1–69.
19.Polverino E, Goeminne PC, McDonnell MJ, et al. European Respiratory Society guidelines for the management of adult bronchiectasis. Eur Respir J. 2017;50:1700629.
20.Chalmers JD, Ringshausen FC, Mac Aogáin M, et al. Inhaled antibiotics for bronchiectasis: evidence and considerations. Chest. 2018;154(4):1203–1212.
21.Pollock, J., Polverino, E., Dhar, R., Dimakou, K., Traversi, L., Bossios, A., Haworth, C., Loebinger, M. R., De Soyza, A., Vendrell, M., Burgel, P. R., Mertsch, P., McDonnell, M. J., Skgrat, S., Maiz-Carro, L., Sibila, O., van der Eerden, M., Kauppi, P., Hill, A. T., Wilson, R., … Chalmers, J. D. (2025). Use of inhaled corticosteroids in bronchiectasis: data from the European Bronchiectasis Registry (EMBARC). Thorax, 80(6), 358–368. https://doi.org/10.1136/thorax-2024-221825
22.Martínez-García MA, Máiz L, Olveira C, et al. Spanish guidelines on treatment of bronchiectasis in adults. Arch Bronconeumol. 2018;54(2):88–98.
23.Sheth Y, Chalmers JD. Surgery for bronchiectasis: current indications and outcomes. Semin Thorac Cardiovasc Surg. 2018;30(3):386–392.
24.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5427548/ A review by Interasma states the average asthma prevalence across Latin America’s ~603 million inhabitants is about 17%, though with wide variability—ranging from 5% in some Mexican cities up to 30% in Costa Rica interasma.org.The broader Americas data (Global Burden of Disease) show adult prevalence around:4.6% in Brazil3.4% in Colombia5–6% in other South/Central American countries
25.https://www.gemasma.com Asthma affects an estimated 8–10% of the population in Spain, meaning around 4 million people live with the condition. Prevalence is higher in children (10–15%) compared to adults (5–6%), and varies by region and environmental exposure.
26.https://pmc.ncbi.nlm.nih.gov/articles/PMC10532132/
27.https://pubmed.ncbi.nlm.nih.gov/32308067/
28.Polverino, Eva et al. “European Respiratory Society guidelines for the management of adult bronchiectasis.” The European respiratory journal vol. 50,3 1700629. 9 Sep. 2017, doi:10.1183/13993003.00629-2017
29.https://www.who.int/es/news-room/fact-sheets/detail/ambient-%28outdoor%29-air-quality-and-health?